„ENORME VERANTWORTUNG, JEDES MAL“

„Als ich das erste Mal ein lebendes Gehirn gesehen habe, war ich sprachlos: eine hellgraue Masse, pulsierend, sich synchron zum Herzschlag bewegend. Ungefähr 1.300 Gramm, das Zentrum unserer Persönlichkeit. Ich war damals Assistenzarzt und sofort fasziniert. Seitdem habe ich Tausende Gehirne gesehen und bin routinierter geworden. Aber die Faszination ist immer noch da.
Ich setze mich jeden Morgen um 6:50 Uhr an meinen Schreibtisch in meinem Büro in der Klinik Solingen und nutze die frühen Stunden, um mich auf die geplanten Operationen des Tages vorzubereiten und mich mit meinem Team von drei Oberärzten und sechs Assistenzärzten auf den Tag einzustellen. In Solingen gibt es circa 1.000 Operationen pro Jahr in den Operationssälen der Neurochirurgie, die jeden Tag von morgens bis abends ausgelastet sind. Davon finden zwei Drittel an der Wirbelsäule statt, Bandscheibenvorfälle und ähnliche Dinge, ein Drittel am Kopf, zum Beispiel bei Tumoren oder Blutungen.
Nach der Visite auf der Intensivstation geht es direkt los. Ich operiere täglich, meistens zwei bis drei Patienten am Tag. Ich muss nicht jeden Tag am Kopf operieren, die meiste Zeit verbringe ich an der Wirbelsäule.

Im Operationssaal angekommen, sterilisiere ich mich, wasche meine Hände und versammle mein Team für ein Team Time-out. Das ist wie ein letzter Check des Piloten im Cockpit, bei dem ich noch mal alle wichtigen Punkte durchgehe.
Der Patient ist mittlerweile von den OP-Tüchern komplett abgedeckt, nur ein kleines Areal von zehn Zentimetern liegt frei. Das hilft mir, mich auf meine Arbeit zu konzentrieren und den Menschen unter dem Tuch etwas zu abstrahieren. Ich versuche dann, nicht mehr über den Patienten als solchen nachzudenken, und fokussiere mich auf die Aufgabe, die vor mir liegt.
Ich nehme das Messer in meine Hand und öffne die Haut. Dann arbeite ich unter dem Mikroskop weiter. Mit einem Bohrer bohre ich ein Loch in den Schädel und entferne mit einer fein schwingenden Säge ein Stück Knochen. Das legt die Dura mater, die harte Hirnhaut, frei, die unser Gehirn zusätzlich schützt. Erst wenn ich diese weiße, faserige Schicht auch geöffnet habe, sehe ich das Gehirn. Angst, aus Versehen ins Zerebrum zu bohren, habe ich nicht: Der Spezialbohrer hört auf sich zu drehen, sobald der Widerstand des Knochens weg ist.
In der linken Hand halte ich jetzt einen Sauger, um das Blut abzusaugen, das sofort in mein Sichtfeld schießt. In der rechten Hand, meiner starken Hand, denn ich bin Rechtshänder, halte ich eine Spezialpinzette. Mit dem Strom, der darüber fließt, kann ich Blutungen veröden. So verschaffe ich mir ein klares Sichtfeld, um zum Tumor zu gelangen. Ich weiß ganz genau, wo der liegt. Am Tag zuvor habe ich den Übeltäter bereits auf den dreidimensionalen Bildern der Computertomografie lokalisiert und kann mir jetzt vorstellen, wo er sitzt. Bei besonders kleinen und tiefer liegenden Tumoren hilft mir eine Neuronavigation. Der Name dieses kleinen Computers lautet Kolibri. Er findet dank seiner präzisen Berechnungen jeden Gehirntumor, ähnlich wie der gleichnamige Vogel den Blütenkelch. Dafür füttert mein Team den Computer mit den Daten der zuvor gemachten Computertomografie, das sind Hunderte hauchdünn gescannte elektronische Einzelbilder.
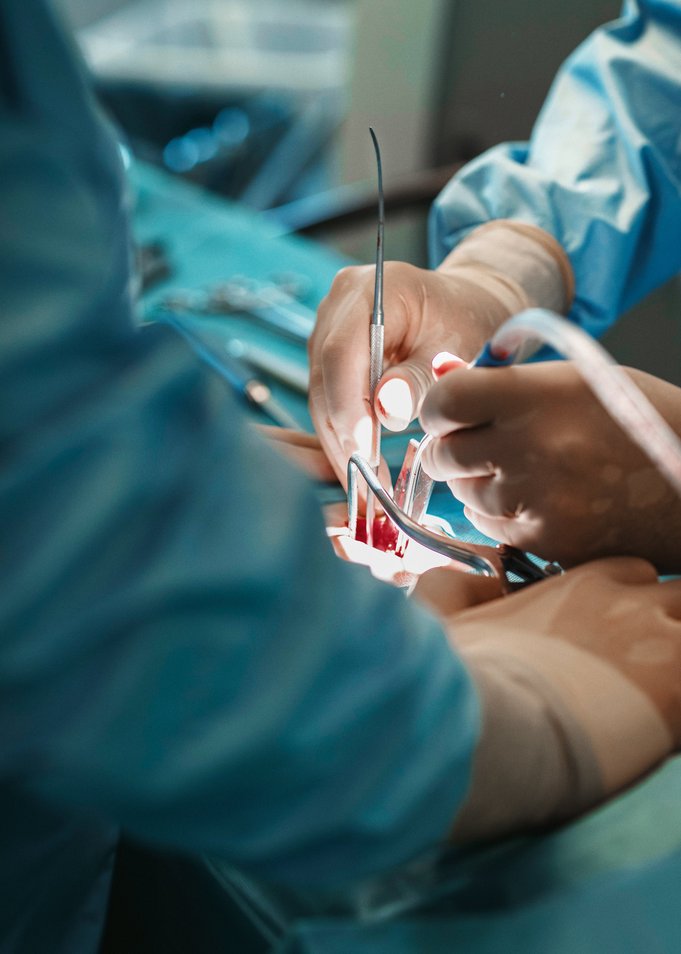
„Nur ein kleines Areal von zehn Zentimetern liegt frei.“
Der Patientenkopf muss dafür unverrückbar am OP-Tisch eingespannt werden. Nur so kann ich mithilfe einer Laserpeilung Kopf und Computer in Einklang bringen. Was ich dann auf dem Bildschirm sehe, funktioniert quasi wie ein Navigationssystem. Über eine optische Verbindung zeigt mir Kolibri genau, wo der Tumor liegt, und ich kann den besten Zugang wählen, der das gesunde Gehirngewebe am meisten schont.
Sobald ich den Tumor gefunden habe, packe ich ihn Stück für Stück mit einer Fasszange und löse ihn mithilfe eines Saugers und der Spezialpinzette in vielen kleinen Schritten aus dem Kopf des Patienten. Bei besonders großen Tumoren arbeite ich mit einem Ultraschallaspirator, dem sogenannten CUSA. Das Gerät zertrümmert dank hoher Frequenzen den Tumor, saugt ihn gleichzeitig ab und spült durch das Gewebe.
Beide Hände sind jetzt ständig in Bewegung und müssen doch ruhig und akribisch bleiben. Wenn ich zu einem besonders komplizierten Handgriff ansetze, bitte ich um Stille, da ich mich konzentrieren muss. Ich mag keine Musik im Operationssaal, wie manche meiner Kollegen. Ich finde das weder stimulierend noch beruhigend.
Wenn ich den Tumor entfernt habe, kümmere ich mich um die Blutstillung. Die Blutungshöhle, in der der Tumor lag, kann auch mal apfelsinengroß sein. Dieses Loch fülle ich dann mit Kochsalzlösung und schließe die Hirnhaut. Sobald der Knochen wieder im Schädel fixiert und die Haut zugenäht wurde, ist die Operation vorbei und der Patient kann auf die Intensivstation verlegt werden.
In der Regel dauern komplizierte Eingriffe am Kopf bis zu vier Stunden, Routine-Eingriffe an der Wirbelsäule ein bis zwei. Nach 26 Jahren im Beruf habe ich viel Routine und arbeite ziemlich schnell und gründlich. Meine Kollegen sind deswegen oft erstaunt, wenn sie für ähnliche Eingriffe zwei- bis dreimal so lange brauchen. Aber durch die jahrzehntelange Erfahrung sitzen die Handgriffe automatisch und sicher. Gerade bei Notfällen, die immer wieder vorkommen, zählt diese Schnelligkeit. Bei Schlaganfällen und Aussackungen der Schlagader muss innerhalb von 60 Minuten operiert und die Blutung gestillt werden, sonst stirbt der Patient oder es treten schwere Komplikationen auf. Diese Notfalloperationen am Kopf sind unberechenbar und extrem schwierig.
Aber auch die normalen Operationen an der Wirbelsäule sind nicht ohne. Wenn mir hier Fehler passieren, sitzen die Patienten danach im Rollstuhl. Das ist eine enorme Verantwortung, die ich bei jedem einzelnen Eingriff spüre, egal ob am Kopf oder an der Wirbelsäule, egal ob ich ein Kind oder einen älteren Menschen auf dem OP-Tisch liegen habe. Die Patienten kommen zu mir und legen ihr Schicksal in meine Hände.
„So klischeehaft es klingt, aber Übung macht wirklich den Meister.“
Sie setzen ihr Vertrauen in mich. Und deshalb muss ich auch Vertrauen in mich selbst und in meine Fähigkeiten haben. Ich muss mich und meine Reaktionen ganz genau kennen.
Trotzdem würde ich mich nicht als Kontrollfreak bezeichnen. Ich muss nicht zwanghaft alles bis ins kleinste Detail planen. Meine Stärken sind meine innere Ruhe und Ausgeglichenheit, die mich vor einem Eingriff erfassen. Meiner Meinung nach schränken Perfektionismus oder zu viel Kontrolle einen eher ein. Ich baue auf meine Ruhe und meine Erfahrung und bin damit bislang sehr gut gefahren. So kann ich auch den nötigen Abstand gewinnen – und mich gedanklich frei machen.
Oft werde ich gefragt, ob ich Angst hätte, etwas falsch zu machen. Tatsächlich habe ich keine Angst, sonst könnte ich meinen Job auch gar nicht verantwortungsvoll machen. Das beste Mittel gegen Angst ist meiner Meinung nach Erfahrung: Je öfter man eine Operation durchführt, desto sicherer wird man. So klischeehaft es klingt, aber Übung macht hier wirklich den Meister.
Trotzdem habe ich immer noch Respekt vor komplizierten Eingriffen. Wenn ich weiß, dass eine komplexe Operation ansteht, mache ich mir im Vorhinein viele Gedanken dazu. Und ich spüre dann natürlich auch eine gewisse Anspannung.
Wenn bei einer Operation etwas schiefläuft oder ein Patient verstirbt, geht mir das sehr nahe. Das ist zwar zum Glück selten, aber ich schleppe diese Fälle dann einige Zeit mit mir rum. Dann ertappe ich mich beim klassischen Kopfkino und grüble, was ich hätte anders machen können, um den Patienten zu retten. Es ist schwer zu akzeptieren, dass man als Chirurg immer sein Bestes gibt und es eben manchmal trotzdem nicht reicht. Dass nur wenige Millimeter zu viel zu einer unerwarteten Blutung führen können. Aber diese Gefahr gehört leider immer dazu.
Wenn ich daraus etwas Positives ziehen kann, dann ist es, dass ich umso dankbarer für meine Gesundheit und die Gesundheit meiner Familie bin. Denn gesund zu sein, ist für mich nicht selbstverständlich. Einmal habe ich meinen Vater selbst operiert. Das ist eigentlich etwas, was man nicht tun sollte. Er hatte eine Wirbelkanal-Einengung und Probleme beim Laufen. Natürlich hätte er sich auch woanders operieren lassen können, aber ich wollte das selbst übernehmen. Als mein Vater dann unter mir lag, war ich doppelt angespannt. Ich wusste ja: Da liegt nun dein eigener Vater unter den Tüchern. Aber mein Vater hatte Vertrauen in mich. Und ich habe darauf vertraut, dass ich das schaffe. Es hat alles gut geklappt.
Auch nach 26 Jahren als Chirurg lerne ich noch jeden Tag dazu und erlebe ungewöhnliche Momente. Besonders interessant sind zum Beispiel Operationen an wachen Patienten. Wenn die Tumore in einer wichtigen Region liegen, zum Beispiel in der Sprachregion oder im Bewegungszentrum, dann kann man mithilfe von elektrischen Impulsen während der Operation feststellen, wo man besonders vorsichtig sein muss. Den Patienten werden während der Operation Objekte gezeigt, die sie benennen müssen. Oder sie spielen ein Instrument. Sobald Sprach- oder Bewegungsstörungen auftreten, weiß ich, dass ich mich von diesem Bereich fernhalten muss.
Viele wissen ja gar nicht, dass unser Gehirn überhaupt keinen Schmerz empfinden kann. Das heißt, ich kann problemlos mit dem Patienten sprechen. Nur die schützende Hirnhaut muss etwas betäubt werden, aber am Gehirn selbst kann man schneiden, ohne dass der Patient das merkt.
Es gibt eine OP in meiner Laufbahn, die ich nie vergessen werde. Die dauerte sieben Stunden. Da lag eine Frau auf meinem OP-Tisch, bei der ein gutartiger Tumor genau zwischen dem Kleinhirn und dem Rückenmark am Übergang zwischen Kopf und Halswirbelsäule saß. Und da ist einfach nicht viel Platz. Ich musste mir extra viel Zeit nehmen, extrem vorsichtig und langsam arbeiten, mich fokussieren. Ein Fehlgriff und die Frau hätte ihre Bewegungsfreiheit verloren. Aber glücklicherweise ist alles gut gegangen.
Bis heute besucht mich die Patientin jedes Jahr zu Ostern mit einem kleinen Präsent. Solche kleinen Gesten zeigen mir, wie schön es ist, wenn man seiner Verantwortung gerecht wird und das Vertrauen erfüllt, das andere in einen gesetzt haben.“